I-125 permanens implantációs brachyterápia szervre lokalizált prosztatadaganat sugárkezelésére
Ágoston Péter összefoglalója
2011-11-11A korai, szervre lokalizált prosztatarák optimális kezelése vitatott. Az aktív teljes gyógyulást megcélzó kezelések közül az elérhető eredményekről és azok mellékhatásairól történő teljes körű tájékoztatás után a beteg választhat. Terápiás a radikális prosztatektómia, a külső sugárkezelés és a permanens implantációs prosztata brachyterápia (PIPB) közül. Ez utóbbi kezelést 2008. decemberében hazánkban elsőként vezettük be intézetünk sugárterápiás osztályán. A kezelés lényege, hogy aktív sugárforrásokat (kis jód-125 izotópot tartalmazó magocskákat [„seed”-eket]) helyezünk el a prosztatában transzrektális ultrahang vezérlettel. A beültetett sugárforrások, a jód-125 izotóp 60 napos felezési idejének megfelelően elnyújtottan adják le a kívánt dózist a prosztatára. A PIPB-kezelés előnye a beteg számára rövid kórházi ápolás (2 nap) a kedvező, mérsékelt mellékhatások az inkontinencia alacsony aránya. A késői mellékhatások tekintetében ez a kezelés biztosítja a legjobb potenciamegőrzést. 2011. január 1-től a kezelést OEP finanszírozással tudjuk végezni.
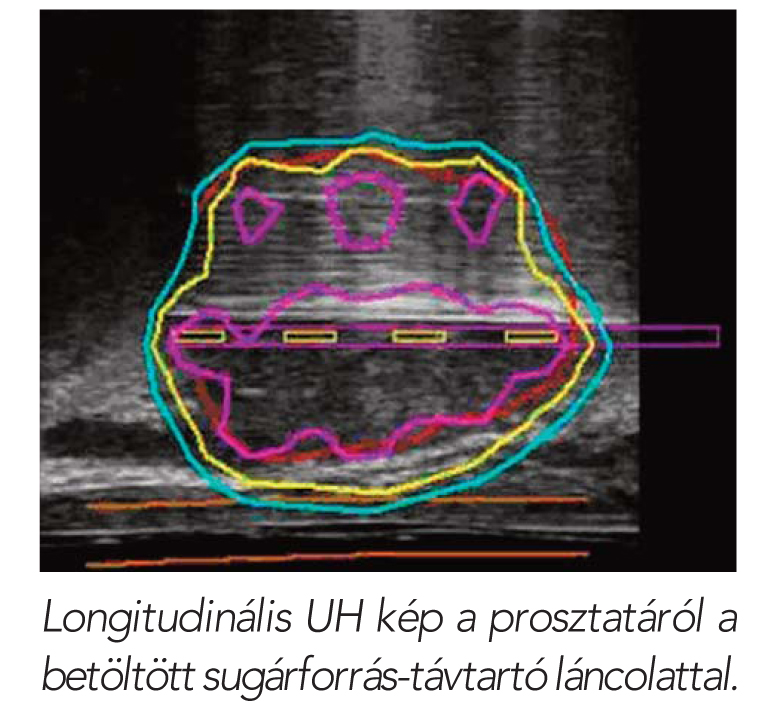 Előadásomban a kezdeti tapasztalatainkról számolunk be. 2008. december és 2011. június között 63 szervre lokalizált, kis vagy szelektált közepes kockázatú prosztatadaganatos betegnél (PSA < 15 ng/ml, Gleason score ≤6, T-státus ≤T2a) alkalmaztunk jód-125 PIPB-t. A betegek átlagéletkora 65 év (51–81 év), kezelés előtti átlag PSA-ja 8,9 ng/ml (3,2-15 ng/ml) volt. Harmincnégy beteget T1c, 29 beteget T2a tumorral kezeltünk. Huszonnégy beteg (38%) kapott neoadjuváns hormonkezelést átlagosan 2,6 hónapon át (0-48 hó), amit a sugárkezeléskor felfüggesztettünk. A beavatkozást spinális érzéstelenítésben végeztük.
Előadásomban a kezdeti tapasztalatainkról számolunk be. 2008. december és 2011. június között 63 szervre lokalizált, kis vagy szelektált közepes kockázatú prosztatadaganatos betegnél (PSA < 15 ng/ml, Gleason score ≤6, T-státus ≤T2a) alkalmaztunk jód-125 PIPB-t. A betegek átlagéletkora 65 év (51–81 év), kezelés előtti átlag PSA-ja 8,9 ng/ml (3,2-15 ng/ml) volt. Harmincnégy beteget T1c, 29 beteget T2a tumorral kezeltünk. Huszonnégy beteg (38%) kapott neoadjuváns hormonkezelést átlagosan 2,6 hónapon át (0-48 hó), amit a sugárkezeléskor felfüggesztettünk. A beavatkozást spinális érzéstelenítésben végeztük.
Az alkalmazott tűk medián száma 17 (12-24), a beültetett sugárforrásoké 54 (30-78) volt, összesen 3264 sugárforrást ültettünk be.
Az átlagos követési idő 9 hó (0–30 hó) volt. Három esetben a beültetést követő 3 hónapban akut grade 3 vizeletretenció alakult ki, átmeneti katéterezésre volt szükség. Akut ≥grade2 proctitis nem volt. A késői mellékhatásokat 39 betegnél értékeltük. Nyolc betegnél (21%) késői grade 1 proctitist jegyeztünk fel. Súlyosabb késői gasztrointesztinális mellékhatás nem volt. Egy betegnél (1,1%) grade 3, 23 betegnél (59%) grade 2, 15 betegnél grade 1 (38%) ciszto-prosztatitist tapasztaltunk a hosszabb követés során. Az IPSS átlaga a kezelés előtt, a kezelés után 3, 6, 12, 18 és 24 hónappal 8, 17, 11, 8, 8 és 7 volt, azonos sorrendben. Egy esetben (1,1%) biokémiai relapszus (PSA: PSA nadir+2 ng/ml) alakult ki. Klinikai relapszus eddig nem volt. Minden beteg él.
A Magyarországon elsőként bevezetett permanens implantációs prosztata brachyterápia a betegek számára jól tolerálható kezelést jelent, ami a radikális prosztatektómiával összemérhető eredményességgel végezhető. A betegek által visszajelzett és az orvos által mért mellékhatások mérsékeltek.
Cikk értékelése
| Eddig 18 felhasználó értékelte a cikket. |










Hozzászólások